Η συμφορητική καρδιακή ανεπάρκεια (CHF) τυπικά εξελίσσεται σε τέσσερα στάδια, με ποικίλα συμπτώματα. Το στάδιο σας μπορεί να επηρεάσει την θεραπευτική προσέγγιση και το προσδόκιμο ζωής.
Η CHF είναι μια ιατρική κατάσταση κατά την οποία η καρδιά σας δεν είναι σε θέση να αντλήσει αίμα αποτελεσματικά. Μπορεί να προκύψει από διάφορες υποκείμενες καρδιακές παθήσεις, όπως η στεφανιαία νόσος, και μπορεί να οδηγήσει σε συσσώρευση υγρών μέσα ή γύρω από τους πνεύμονες.
Το Αμερικανικό Κολέγιο Καρδιολογίας (ACC) και η Αμερικανική Καρδιολογική Εταιρεία (AHA) κατηγοριοποιούν την καρδιακή ανεπάρκεια σε
- συγκεκριμένα συμπτώματα
- επίπεδα καρδιακής δυσλειτουργίας
- λειτουργικούς περιορισμούς
- συνολική επίδραση στην ποιότητα της ζωής σας
Διαβάστε παρακάτω για να μάθετε περισσότερα σχετικά με τα στάδια της καρδιακής ανεπάρκειας και πώς επηρεάζουν τις θεραπευτικές επιλογές και τις προοπτικές σας.
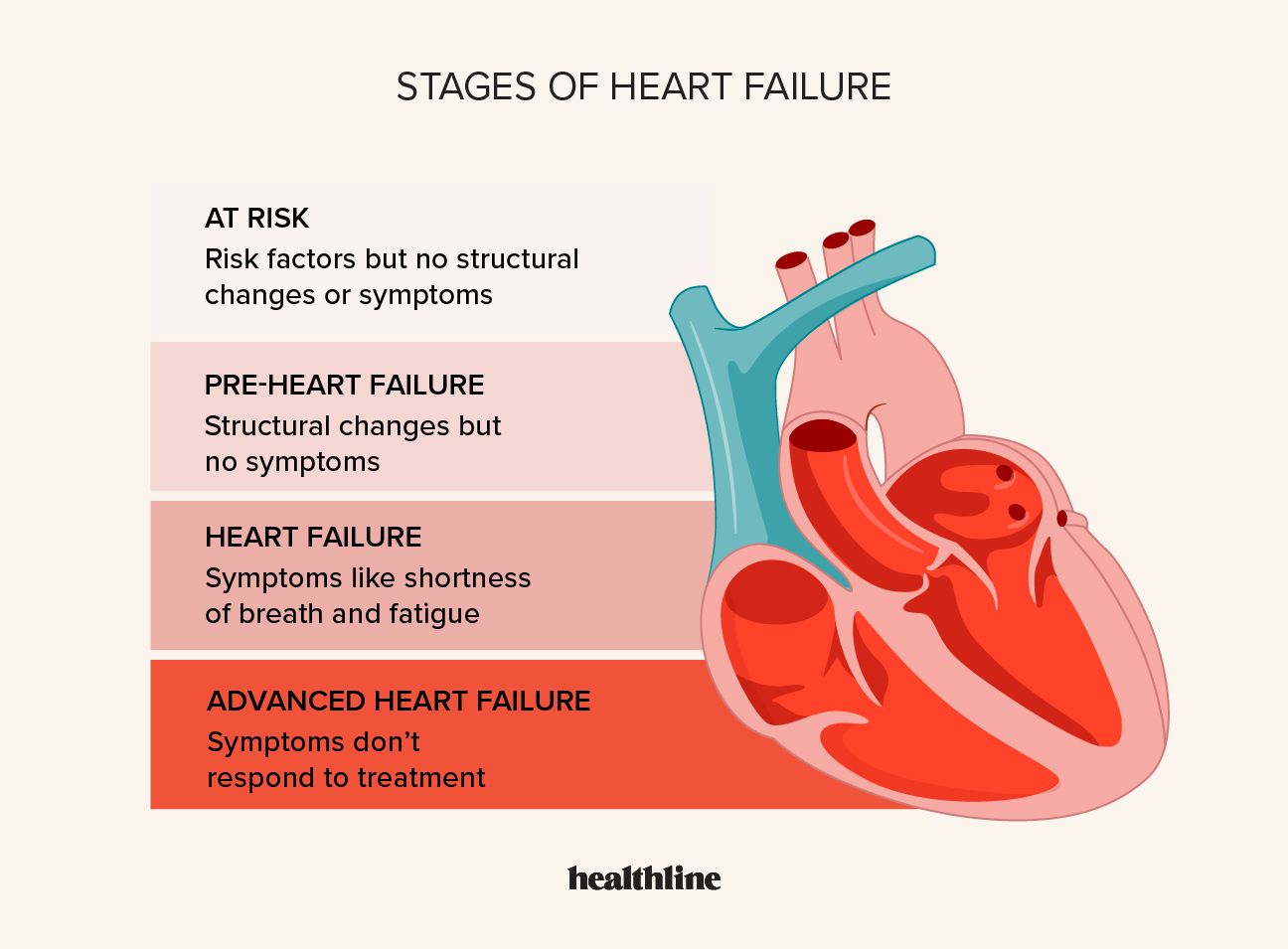
Στάδιο Α: Σε κίνδυνο
Αυτό το αρχικό στάδιο ορίζεται από καταστάσεις που αυξάνουν τον κίνδυνο εμφάνισης καρδιακής ανεπάρκειας. Δεν αντιμετωπίζετε κανένα σύμπτωμα και δεν υπάρχουν ενδείξεις δομικών προβλημάτων με την καρδιά σας.
Συνθήκες που μπορεί να αυξήσουν τον κίνδυνο μπορεί
- υπέρταση
- Διαβήτης
- ευσαρκία
- οικογενειακό ιστορικό καρδιακής νόσου
- ιστορικό διαταραχής χρήσης αλκοόλ ή ουσιών
- ηλικία άνω των 70
Θεραπεία
Δεδομένου ότι δεν υπάρχουν συμπτώματα ή δομικές αλλαγές της καρδιάς στο στάδιο Α, η κύρια εστίαση είναι ο εντοπισμός και η διαχείριση παραγόντων κινδύνου. Αυτές μπορεί να περιλαμβάνουν αλλαγές στον τρόπο ζωής, όπως η υιοθέτηση μιας υγιεινής διατροφής και η τακτική άσκηση για την πρόληψη της εξέλιξης της καρδιακής ανεπάρκειας.
Στάδιο Β: Προκαρδιακή ανεπάρκεια
Στο δεύτερο στάδιο, δεν πρέπει να υπάρχουν συμπτώματα ή σημεία καρδιακής ανεπάρκειας. Αλλά υπάρχουν στοιχεία για τουλάχιστον ένα από τα ακόλουθα:
- δομικές αλλαγές στην καρδιά
- αυξημένη πίεση στην αριστερή κοιλία της καρδιάς
- παράγοντες κινδύνου από το στάδιο Α συν αυξημένο νατριουρητικό πεπτίδιο τύπου Β (BNP) ή επίμονα αυξημένη τροπονίνη
Θεραπεία
Η θεραπεία του σταδίου Β στοχεύει στη διαχείριση τυχόν υποκείμενων δομικών προβλημάτων και στην πρόληψη της ανάπτυξης συμπτωμάτων. Ένας γιατρός μπορεί να συνταγογραφήσει φάρμακα όπως αναστολείς του μετατρεπτικού ενζύμου αγγειοτενσίνης (ΜΕΑ) ή β-αναστολείς για τη βελτίωση της καρδιακής λειτουργίας και τη μείωση της πίεσης στην καρδιά.
Στάδιο Γ: Συμπτωματική καρδιακή ανεπάρκεια
Αυτό το στάδιο χαρακτηρίζεται από την εμφάνιση συμπτωμάτων λόγω καρδιακής ανεπάρκειας. Αυτά τα συμπτώματα μπορεί να ποικίλλουν σε βαρύτητα από ήπια έως σοβαρά.
Αυτοί μπορεί
- δυσκολία στην αναπνοή
-
κόπωση και αδυναμία
-
επίμονος βήχας ή συριγμός
- μειωμένη ανοχή στην άσκηση
- πρήξιμο στα πόδια, τους αστραγάλους ή την κοιλιά λόγω κατακράτησης υγρών
- αυξημένος καρδιακός ρυθμός
Θεραπεία
Στο στάδιο Γ, η θεραπεία στοχεύει στη διαχείριση των συμπτωμάτων. Ένας γιατρός μπορεί να συνταγογραφήσει συγκεκριμένα φάρμακα για την καρδιακή ανεπάρκεια. Μπορούν επίσης να προσφέρουν εκπαίδευση για την καρδιακή ανεπάρκεια, συμπεριλαμβανομένου του περιορισμού υγρών και αλάτων.
Στάδιο Δ: Προχωρημένη καρδιακή ανεπάρκεια
Στο στάδιο Δ, εμφανίζετε σοβαρά συμπτώματα παρά τη λήψη της κατάλληλης ιατρικής θεραπείας. Μπορεί να εμφανίσετε συμπτώματα ακόμη και σε ηρεμία, καθιστώντας δύσκολη την εκτέλεση καθημερινών δραστηριοτήτων. Είναι επίσης πιο πιθανό να αντιμετωπίζετε συχνές νοσηλεύσεις λόγω επιδείνωσης των συμπτωμάτων.
Θεραπεία
Η θεραπεία της CHF σταδίου Δ είναι πιο επιθετική και τις περισσότερες φορές περιλαμβάνει παραπομπή σε ειδικό προχωρημένης καρδιακής ανεπάρκειας. Μπορεί να σας αξιολογήσουν για θεραπευτικές επιλογές όπως:
- μεταμόσχευση καρδιάς
- Συσκευές υποβοήθησης αριστερής κοιλίας (LVAD)
- παρηγορητική φροντίδα
Πώς επηρεάζει το προσδόκιμο ζωής το στάδιο της καρδιακής ανεπάρκειας;
Γενικά, το προσδόκιμο ζωής τείνει να μειώνεται καθώς η καρδιακή ανεπάρκεια εξελίσσεται από το στάδιο Α στο στάδιο Δ. Τα άτομα στο στάδιο Α και στο στάδιο Β, που διατρέχουν κίνδυνο ή έχουν δομικές καρδιακές ανωμαλίες, μπορεί να έχουν ένα σχετικά τυπικό προσδόκιμο ζωής με την κατάλληλη διαχείριση.
Στο στάδιο Γ, όπου υπάρχουν συμπτώματα, το προσδόκιμο ζωής μπορεί να ποικίλλει ανάλογα με παράγοντες όπως η αποτελεσματικότητα της θεραπείας και η συνολική υγεία.
Στο στάδιο Δ ή στην προχωρημένη καρδιακή ανεπάρκεια, το προσδόκιμο ζωής είναι μικρότερο, συνήθως μεταξύ 6-12 μηνών.
Στάδια έναντι κατηγοριών καρδιακής ανεπάρκειας
Οι γιατροί μπορούν επίσης να κατηγοριοποιήσουν τη CHF σύμφωνα με τέσσερις κατηγορίες που έχουν καθιερωθεί από την Ένωση Καρδιολογίας της Νέας Υόρκης (NYHA). Αυτά δεν είναι ίδια με τα τέσσερα στάδια ACC/AHA. Ακόμα, το
Οι κατηγορίες του NYHA κατηγοριοποιούν την καρδιακή ανεπάρκεια με βάση τη φυσιολογική επίδραση στην ικανότητα άντλησης της καρδιάς σας. Οι τέσσερις τάξεις είναι:
| τάξη NYHA | Περιγραφή |
|---|---|
| Εγώ | χωρίς φυσικούς περιορισμούς |
| II | άνετα σε ηρεμία, αλλά η τακτική δραστηριότητα μπορεί να προκαλέσει συμπτώματα |
| III | άνετα σε ηρεμία, αλλά ακόμη και η ελαφριά δραστηριότητα μπορεί να προκαλέσει συμπτώματα |
| IV | συμπτώματα σε ηρεμία, με τη δραστηριότητα να προκαλεί περαιτέρω ενόχληση |
Παρά την ευρεία χρήση τους, υπάρχει
Πάρε μακριά
Η CHF μπορεί να ταξινομηθεί σε τέσσερα στάδια, από το Α έως το Δ. Αυτά τα στάδια βοηθούν τους γιατρούς να αξιολογήσουν τη σοβαρότητα της κατάστασής σας και να καθοδηγήσουν ιατρικές παρεμβάσεις για τη βελτίωση της ποιότητας ζωής σας. Ωστόσο, η έγκαιρη αναγνώριση των συμπτωμάτων, η παρακολούθηση ενός σχεδίου θεραπείας και η αλλαγή του τρόπου ζωής μπορεί να επηρεάσει σημαντικά το προσδόκιμο ζωής σε όλα τα στάδια.
















Discussion about this post